
切除できない肝門部のがんに対する生体肝移植
熊本大学大学院生命科学研究部小児外科学・移植外科学講座
( 2023/03/24 )
胆管がんの中でも、肝臓の出入り口部分(肝門部)にできる肝門部領域胆管がんは、早期発見が難しく、見つかったときは既に切除が難しい状態であることが多い病気です。切除できない場合は、生存率が極めて低くなります。海外では、生体肝移植を行うことで生存率が大きく改善するというデータが得られていますが、日本でも、切除不能な肝門部領域胆管がんに対する生体肝移植が、2022年9月に先進医療Bとして告示されました。この治療について、研究代表者である熊本大学大学院生命科学研究部小児外科学・移植外科学講座の日比泰造教授に伺いました。
ポイント
胆管とは、肝臓から分泌される胆汁の通り道で、この胆管にできたがんが「胆管がん」です。胆管がんの中で、肝臓の出入り口部分である「肝門部」にできたがんを「肝門部領域胆管がん」と呼びます。
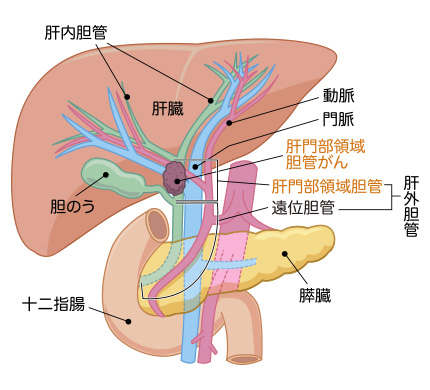
肝門部領域胆管がんは、自覚症状がほとんどありません。進行すると現れる代表的な症状が黄疸で、白目の部分や肌が黄色くなりますが、それまで発症に気づかないことがほとんどです。がんが見つかった場合は、手術によってがんを完全切除するのが基本です。しかし、進行した状態で見つかることが多いため、診断された時点では手術が困難な例も少なくありません。
また、肝門部領域胆管がんは手術自体が難しい病気です。肝門部領域胆管がんの手術では、胆管だけでなく肝臓の一部も切除することになります。肝臓の左右で、がんがより広がっている側が切除の対象です。さらに肝門部には、胆管、動脈、そして「門脈」という血管が通っています。門脈は、小腸や大腸からの栄養分豊富な静脈血を肝臓に届ける役割を果たしています。胆管だけでなく、こうした血管にもがんが広がっている場合、血管も切除してつなぎ合わせなければならず、高い技術が必要とされます。日本の肝門部領域胆管がんの手術技術は高く、海外よりも優れた成績が得られていますが、それでも切除できないと判断された場合は、予後が極めて悪く、3年生存率は5%未満というデータもあります。
切除できない肝門部領域胆管がんの一部は、肝移植で肝臓ごと入れ替えることによって生存率が大きく改善することが、海外の研究から分かっています。5年無再発生存率が65%程度と大幅に向上するというデータも得られています。患者の予後を大きく改善できるこの治療を、日本でも実施できるようにすることを目指し、切除できない肝門部領域胆管がんに対する生体肝移植が2022年9月に先進医療Bとして認められました。
今回の先進医療は、日本の肝門部領域胆管がん患者に生体肝移植を行い、移植後3年生存率などを評価するものです。
この先進医療の対象となるのは、以下の条件に該当する肝門部領域胆管がんの患者です。
・ 年齢が15歳以上70歳未満
・ 全身状態が良好(「ECOG Performance Status」という全身状態の指標が0または1)
・ がんが切除不能(※)で、かつ術前治療(化学療法など)によってがんの進行が抑えられている
・ 肝臓以外の主要臓器(心臓、肺、腎臓、造血器など)の機能が保持されている
※「切除不能」とは、以下のいずれかの状態を指します。
i. 切除した場合に残る肝臓の容量が少なすぎる・肝機能が低下している
ii. 肝門部の血管(動脈、門脈)にがんが広がっており、がんを切除したとしても血管をつなぎなおすことが困難
iii. がんが肝臓の左右両方の胆管に広がっており、肝臓を大きく切除してもがんが取りきれない
iv. 原発性硬化性胆管炎を合併している
また、生体肝移植を行うため、自らの意思で肝臓を提供してくれるドナーが必要です。ドナーになれるのは、65歳程度までの成人で、6親等以内の血族、または3親等以内の姻族(配偶者ならびに配偶者の3親等以内血族)です。このほか、健康であること、移植する肝臓の大きさが十分であることなども条件となるため、事前に検査を行って詳細に調べます。ドナーになりたいという意思があっても、こうした検査の結果、不適格となる場合もあります。
移植当日は、がん患者(レシピエント)の肝臓をすべて摘出した後、ドナーの肝臓の一部を摘出して、レシピエントに移植します。レシピエントは移植後1〜2カ月程度で退院し、術後半年間は4週ごと、半年から2年後は6週ごと、2〜3年後は8週ごとに通院します。レシピエントは移植を受けた後、拒絶反応を防ぐために生涯にわたって免疫抑制剤を服用することになるため、これ以降も通院を継続します。一方、ドナーは2週間程度で退院します。退院から約2週間後に外来受診し、問題がなければ3カ月〜半年後に再度受診します。順調であれば、その後は年1回の通院となります。
この先進医療は、熊本大学病院を含む全国10施設で実施される計画です。

熊本大学大学院生命科学研究部小児外科学・移植外科学講座
日比泰造教授
現在、がんに対する生体肝移植として保険適用されているのは、肝細胞がんと肝芽腫のみとなっています。肝門部領域胆管がんに対しても有効性や安全性が認められれば、保険適用を目指すことになります。
生体肝移植によって生存率が大きく改善されることが期待されますが、海外のデータを見ても、すべての患者を救える状態にはまだ至っていません。肝移植を成功させ、一人でも多くの患者を助けるためには、切除不能な患者の見極めや、生体肝移植で確実に治癒が得られる患者の条件を明確にすることも大切になるでしょう。
肝門部領域胆管がん以外にも治療の難しいがんはあり、大腸がんの肝転移にも生体肝移植が有効ではないかと考えられています。「がんの治療には主に手術、薬物療法(抗がん剤、分子標的薬、ホルモン剤、免疫チェックポイント阻害剤)、放射線療法があり、これらの方法を組み合わせた治療(集学的治療)が行われてきました。生体肝移植はどうしても特殊な治療だと思われがちですが、がんを切除するための手術の一つと捉えることができます。肝臓は生命維持に不可欠な臓器であるため、全摘ができません。肝臓に発生した切除不能な肝・胆道がんに対して、生体肝移植という選択肢が増えれば、集学的治療を進化させることができると考えています」(日比教授)。肝移植によって、今まで治療が難しくて助けられなかったがん患者を助けることができる日が来るかもしれません。