がんの恐いところは転移や再発があることです。最近は診断技術が進み、がん検診の受診率も高まったことから、早期発見も当たり前になってきました。ところが、せっかく早期に発見しても、万が一の転移に備えて、予防的に大きく切除していたのも事実です。でも、転移しないとはっきり分かるのなら、後遺症などを伴う大きい切除は避けたいものです。今回は、この転移の有無の確認に大きな役割を果たす「見張り役」について紹介します。がんの転移が最初に生じるリンパ節をセンチネルリンパ節というのですが、センチネルとは「衛兵」とか「見張り」という意味です。このセンチネルリンパ節への転移の有無を観察し、胃がんの切除範囲の決定に役立てようという医療技術が先進医療として実施されています。
図1●センチネルリンパ節
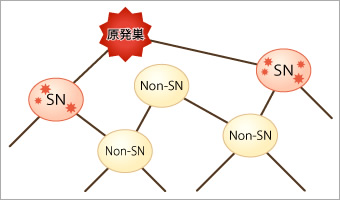
センチネルリンパ節(SN)とは、がんの原発巣からのリンパ流が最初に到達するリンパ節のこと。原発巣から最も近い位置のリンパ節が必ずしもセンチネルリンパ節ではなく、また2個以上のセンチネルリンパ節が存在することもまれではない
がんは、主にリンパ液の流れに乗って転移します。センチネルリンパ節とは、がんの転移が最初に生じるリンパ節を指します(図1)。センチネルリンパ節を生検し、がんの転移が無いことが確認できれば、その先のリンパ節へもがんが転移していないと判断できます。この情報を利用することで、これまで転移の危惧から大きめに切除していた切除範囲を縮小・適正化することができます。切除範囲を縮小できれば、手術の後遺症の減少につながり、患者のクオリティ・オブ・ライフ(QOL=生活の質)の維持に貢献できるのです。
実は、センチネルリンパ節生検は、皮膚がん(悪性黒色腫)や乳がんの領域で開発され、既に、これらの領域では保険診療として広く利用されています。
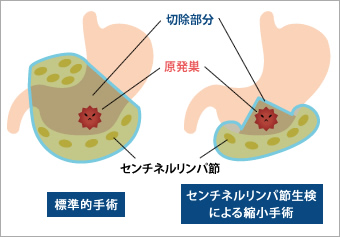
胃がんの分野でも、センチネルリンパ節への転移の有無を調べ、胃切除範囲の決定に役立てようとしているのが、慶応義塾大学病院(以下、慶大病院)外科を中心とするグループです。腹腔鏡を用いた胃切除術に、センチネルリンパ節生検を組み合わせ、センチネルリンパ節に転移が無いことを確認した場合には、標準的な切除範囲よりも狭い範囲を切除する縮小手術を実施しています(図2)。縮小手術により、胃の切除術後に生じやすいダンピング症候群(冷や汗・動悸・めまい・下痢など)などの後遺症を減らすことができると期待されています。
どのリンパ節がセンチネルリンパ節となるかは、患者によって個人差があります。そのため、まず、それぞれの患者ごとに、センチネルリンパ節がどこにあるかを見つける必要があります。
同グループでは、がん組織の近くに、放射性同位元素で標識した物質(ラジオアイソトープ:RI)と色素を、内視鏡を用いて注入し、腹腔鏡下でその色素がどのリンパ節を染めるか、また、色素で染まったリンパ節にRIが取り込まれているかを確認しています。RIと色素を併用することで、センチネルリンパ節の同定精度を高めることができます。また、RI、色素ともに、検査薬として日常的に使用されているものを用いているため、安全性の問題はありません。
慶大病院を中心に12施設の共同研究として、2007年8月から08年3月の間に、この手法によって患者のセンチネルリンパ節を正確に同定できるかが検討されました。対象となった患者は、がんの大きさが4cm以下の比較的早期の患者387人でした。その結果、センチネルリンパ節生検により正しく診断できた患者は383人で、正診率は99.0%という高い精度を示しました。
慶大病院は、胃がんのセンチネルリンパ節生研の共同研究の結果、第3項先進医療の実施施設として、08年に承認を受けました(適応症として早期胃がんに限る)。ただし、慶大病院では引き続き共同研究を進めていることから、実費で6万円ほどかかる検査の費用は研究費からまかなわれています。
まだ、標準的な治療法として認められていないため、原則的には標準的な胃切除術を行っておりますが、「患者さんのご希望があれば、センチネルリンパ節生検の結果に基づいた縮小手術を十分ご説明させていただいたうえで、既に実施しています」と医学部外科学教室の竹内裕也専任講師は話します。実際、慶大病院では、縮小手術を希望して多くの患者が来院するそうです。研究段階ですから、慶大病院倫理委員会の承認を受けた上で実施しています。
竹内専任講師は、「転移が生じやすいリンパ節の場所は、これまでの研究でもある程度分かっており、その情報を元に標準的な術式が決められていました。しかし、リンパの流れには多少なりとも個人差があり、稀ではありますが、予想に反したリンパ節に転移する場合があります」と説明します。すなわち、これまでの術式決定の方法では、転移のあるリンパ節を取り残す可能性も否めなかったわけです。
その点、センチネルリンパ節生検を活用すれば、転移の有無を、これまでの経験ではなく、より個別的に判断することができます。その結果、不必要な切除を減らすだけでなく、転移部位を適切に切除できるようになることが期待されています。
竹内専任講師は、「新しい共同研究として、センチネルリンパ節生検の結果に基づく縮小手術を実施し、その後の再発率や、患者さんの術後のクオリティ・オブ・ライフ(QOL=生活の質)がどうなるかを調べる多施設共同研究を計画中」と話します。同研究で再発率が高まらず、かつ、患者さんのクオリティ・オブ・ライフ(QOL=生活の質)が維持されることが確認されれば、皮膚がんや乳がん同様に、胃がんにおけるセンチネルリンパ節生検も保険診療として認められるようになりそうです。ただし、「新しい共同研究の結果が出るのは3〜4年後」(竹内専任講師)ということなので、当分は、先進医療としての実施が続きそうです。